医保支付改革:医共体支付、调整系数、病例入组的实务探讨

DIP、DRGs医保支付方式改革更快了,按床日付费、按人头付费要来了。关于医保支付改革,本文探讨一些基层实务问题。
问题一
DIP付费医共体要不要一起纳入DIP?
笔者认为在多元支付方式中,首要的是总额预算下支付。对医共体、医联体,首先是卫生口的概念。当医保为其提供一个单切的总额预算支持时,目前成为重要的改革尝试。把单个医共体看做一个圈,三亚经验是建立了多个医共体竞争。
从这一经验继续思考:一是部分地方已开始探索DIP(点数法)或DRGs+点数法,因为强调全域一体推进,大概率都包括医共体在内;二是部分地方还没有进行到全域点数法,那么医共体大概率可以继续对应单切的总额预算(相当于探索点数法)。三是借鉴三亚经验,即便推行DIP的试点城市,也可以争取做两块试点:一块是医共体总额预算,一块是DIP。上海之前就是这样做的,在总盘子里切出两块,一块做DRGs,一块做DIP。
问题二
医院调整系数要怎么设置才相对合理?
先看几个案例:
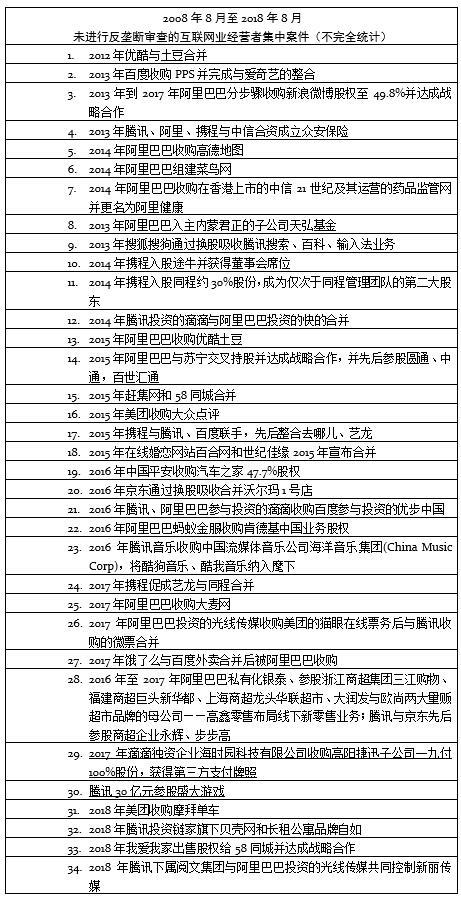
清远&广州:每个地区医疗机构系数的确定也不尽相同。清远是按医院级别先划分成三个集团,根据基本医疗保险的次均住院费用与所在集团次均住院费用的比例确定系数;广州又在这基础上引进了加成,比如说CMI、老年患者,分级管理等级评定、“登峰计划”医院、重点专科等。
柳州:针对改革初期的实际情况,设定相同等级医疗机构同一点数调整系数,不同等级医院实行不同的调整系数,使得各等级医疗机构的病例点数值更趋于合理。同时,对儿科病组、肺结核病组、科技创新等给予倾斜,设置基础病组,对于病情比较单一,治疗临床路径比较明确的病种的37个基础病组采取全市统一点数调整系数,实现同城同病同城同价,有力推动分级诊疗,促进基层医疗机构健康有序发展。
淮安:根据DRG的医院绩效,即给每一家医疗机构确定一个个性化的病种分值结算系数,代替原来的医院等级系数。根据每家医疗机构的DRG医院绩效(质量指数、效率指数、安全指数等)给每家医院计算出绩效情况,来综合确定每一家医院的系数。那么医院乱收轻病人、挂床住院、住院时间长、费用高和安全情况差的医院得出的系数就低,反之就高。
新加坡:以床位费为例,公立医院无论是病房还是门诊,都是分等级的。比如住院,病房分为A1、B1、B2和C级。A1是单间,床位费每天约400新币(约合人民币1849.4元),一切费用都由患者自付,400新币在新加坡够住一晚五星级酒店。C级是9人间病房的床位,没有空调,床位费每天35新币(约合人民币161.8元),政府补贴可达80%。
笔者认为这四个案例都有一些创新上的启示,并且可以分别代表不同的探索层次,进行比较。
清远&广州:清远的实施基础是先划分三个集团,三个集团内又以单一控费指标再细分医院系数;广州的做法,又体现了临床技术、慢病管理、重点专科、医院培育计划等维度上的考虑。启示是:清远的做法,划分三个集团,如果不简单以医院等级来划分,必然有很多吵吵闹闹,这不见得是坏事,可以促进了解本地实际,来辅助决策医保支付策略、管理。并且,因为大家很关注这个划分,医保部门有必要对划分标准,在每个考核期以后进行动态调整。广州的做法,使医保与卫健更紧密结合,提供更多支持和约束。
柳州:柳州直接按医院等级设定同一调整系数,同时:一是对专科、专病、创新给予倾斜支持。二是对规范、简明的37个基础病组采取全市统一的调整系数,马上实现“同城同病同价”。其特点是:推进速度快,纷争小;同时不影响医保部门在大方向上的局部探索。这些探索进一步做大做强,使医保支付管理内涵更加韧性、丰富。
淮安:淮安做法接近于“一步到位”,与清远的做法相似。只不过,基于淮安多年医改探索,底子更厚,可以从DRG绩效出发,把单一指标换做指数体系,社会影响、学术认可度更好。这种做法的特点是:行政色彩浓;不同等级医院的DRG绩效成绩的可靠性存在隐患;改革宣传的动静越大,其责任越大,对医保监管提出更高要求。
新加坡:新加坡的案例已经超脱支付方式,就好像柳州、淮安虽采取不同支付方式,也可放在一起比较。调整系数的设置,本质问题是要问供方、需方、第三方的禀赋、效果。新加坡的案例放在此处,使我们认识到调整系数超脱支付方式,是会关系到支付标准,是会影响到医保共付比例,是会干涉到社会办医、个性化治疗等场景。
关于设置医院调整系数,笔者建议:一是结合本地实际,该吵要吵,先吵后和。及时、审慎摸清本地医疗行业特点、发展诉求。十四五期间,医保部门要退到中后台,为医疗改革提供支持。这是做实。
二是尽量把调整系数做实在,使依据量化。在此基础上,无论借鉴柳州比较粗一些,还是借鉴淮安比较细一些,都可以。细比粗的好处是把大家的动能都尽快激发。
三是把调整系数视为一项“粗管理”,需要细作。把调整系数做精做长,给医院明确预期。也间接促进医防协同、分级诊疗、薪酬分配、现代医院建设。这是做细。
问题三
精神类、康复类等住院时间较长的病例不宜纳入DIP范围,康复类病例范围如何界定,怎么单列?
笔者有以下四点思考:
一是如何支付?这类疾病治疗,可能包括住院,且住院时间长。医保支付能力有限,有必要考虑单列总额,更有必要探索适合的支付方式组合。
二是什么策略?我认为这类疾病属于重特大疾病、容易因病致贫、属于特定疾病与特殊群体。医保部门应给予倾斜照顾,适时启动医疗控费、医药集采。
三是支付方式。组合可以包括按床日、按人头、按病种、按项目。既考虑衔接合理,也避免妨碍医疗创新、待遇可及。广东、北京等地都很重视精神心理疾病保障。
四是治疗供给。很必要为专科、专病赋能,开拓门诊、社区治疗场景。关于单列的经验,福建省本级将国谈药单列门诊统筹的经验,可以参考。




















评论