新加坡长期医疗保险的失与得
全文约5300字,全文阅读完约十五分钟。

上篇《长期医疗险,新加坡是这样运行的》大致介绍了新加坡搭建的S+3M医疗保障体制以及新加坡的长期商业医疗保险(主险IP +医疗附加险riders,见产品责任设计示例)的大致概况。一言以蔽之,新加坡长期商业医疗保险具有“税优+医疗储蓄账户+相对统一的产品形态”的特点。本文将重点介绍新加坡长期商业医疗保险经营20多年的经验以及探索。

一

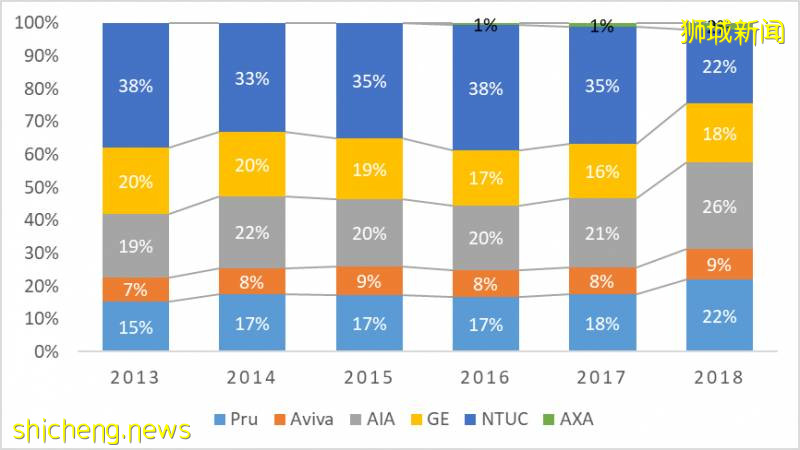
新加坡长期商业医疗保险的行业概况在新加坡想经营长期商业医疗保险可不是过家家,想玩儿就玩儿,想撤就撤的,保险公司需要获得政府批准,方可进入长期商业医疗保险。截止到2020年共有7家保险公司获批经营,其中Raffles Health于2019年才进入市场。2013-2018年间市场竞争也可谓非常之激烈,但除了NTUC这家国企的份额被挤掉一部分外,其他保险公司份额基本稳中略升(具体如图1)。AXA从2016年开始才进入长期医疗险市场,到2018年的市场份额依然很小。NTUC开始长期医疗险时间较早,但因为其市场服务创新能力相对较弱,其市场份额从2013年的38%逐渐下滑到了2018年的22%。图1. 新加坡长期医疗保险(主险及附加险)的市场份额
如新加坡长期医疗系列文章的上篇我们总结过,新加坡的长期商业医疗保险(主险+附加险)是在基本健保基础上将医疗范围扩充至公立医院A/B1级病房或者私立医院,但在医疗费用保障范围上并无太大扩充。消费者对商业保险的需求部分源于新加坡高昂的医疗成本,我们先来感受一下新加坡住院费用到底有多贵,图2是2015年新加坡的真实医疗成本数据:图2. 新加坡平均医疗成本,按病房类型(单位:新币)
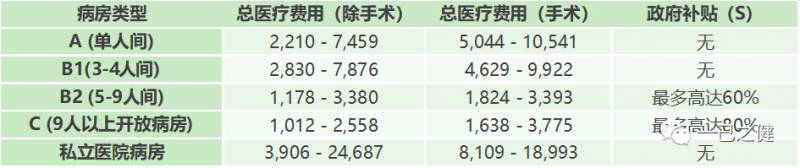
如果以一新币兑换5人民币计算,那么在新加坡选择一个4人间(B1病房)的平均住院费用大约在1.4万-4万之间。如果住院伴随着手术,那么住院费用大约在2.3万-5万元。这个费用基本上是国内公立医院国际部甚至昂贵私立医院的医疗费用水平。

如果在新加坡选择C或B2病房的话政府的补贴很高,能够保证最基本的治疗需求。不过C/B2病房的缺点在于:
数量并不是太多
住院就诊需要等候的时间也比较长(有些择期治疗的等待时间可高达4个月)
同时也无法选择医生
所以基于这些限制,近7成的新加坡居民都选择了购买长期商业医疗保险来提升医疗保障水平。

总结:长期商业医疗保险在新加坡基本上可以认为是刚需产品。对比来看,中国2018年全国人均住院费用9,976元,其中三级医院人均医药费用13,313元,二级医院6,002元,一级医院4,937元,平均住院费用远低于新加坡。目前市场流行的百万医疗产品免赔额普遍设计在10,000元与全国人均住院医疗费用基本相当。虽然新加坡商业长期医疗险B1计划设置了2,500新币的免赔额,在A病房计划和私立医院计划也设置了3500新币的免赔额,但相对于平均住院医疗费用来说仍是偏低的。从基本医保的保障来看,在中国公立医院发生的住院医疗费用中(含社保范围外医疗费用),社保报销金额占比可高达60%-70%。但是在新加坡,对于发生在B1及以上级别病房的医疗费用,基本健保的报销比例就会低很多(例如在B1病房住院,新加坡基本健保只认可其43%的医疗费用,且仍然适用基本健保的免赔额、赔付比例以及各种分项限额来约束理赔)。所以新加坡的长期商业医疗保险主险的设计初衷是一款为基本医保做补充、带有免赔额和赔付比例的中高端住院保障计划。另外截止2019年,约35%的新加坡人购买了IP计划的同时还购买了医疗附加险(riders),IP+rider组合实现了0免赔100%报销的功能。这与我国的高端医疗产品或部分公司推出的中端医疗很类似,具体产品情况大家可私信讨论(此处不带货)。

二

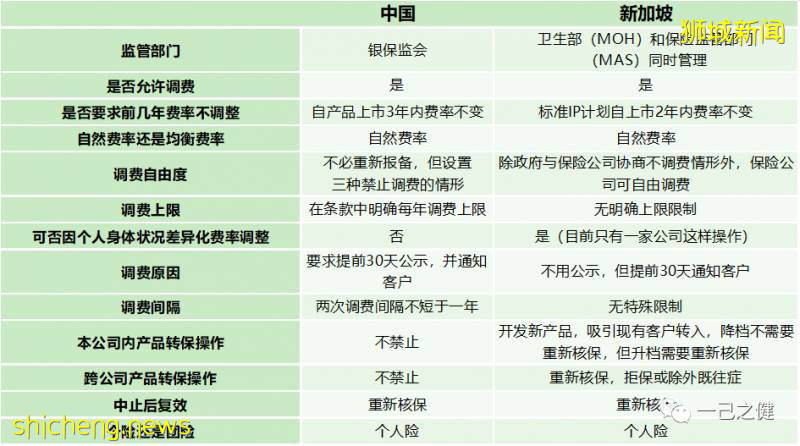
新加坡长期商业医疗保险监管环境整体来说,新加坡的长期商业医疗保险的监管环境与我国《中国银保监会办公厅关于长期医疗保险产品费率调整有关问题的通知》相比显得略宽松。新加坡对于经营商业医疗保险在调费方面的自由度会更高一些,但并非完全自由,新加坡在产品形态设计方面和费率调整方面也均需要得到监管部门的许可。下图总结了我国和新加坡长期医疗保险的监管环境。图3. 中国和新加坡长期医疗保险监管环境对比

三

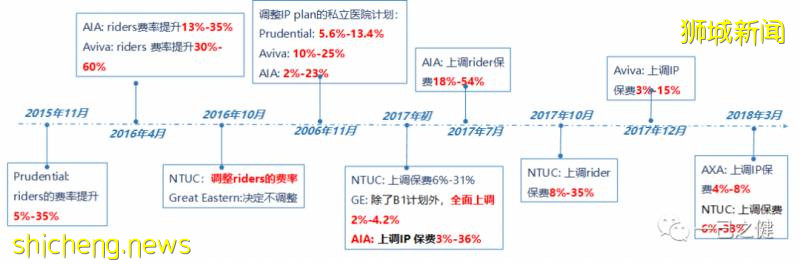
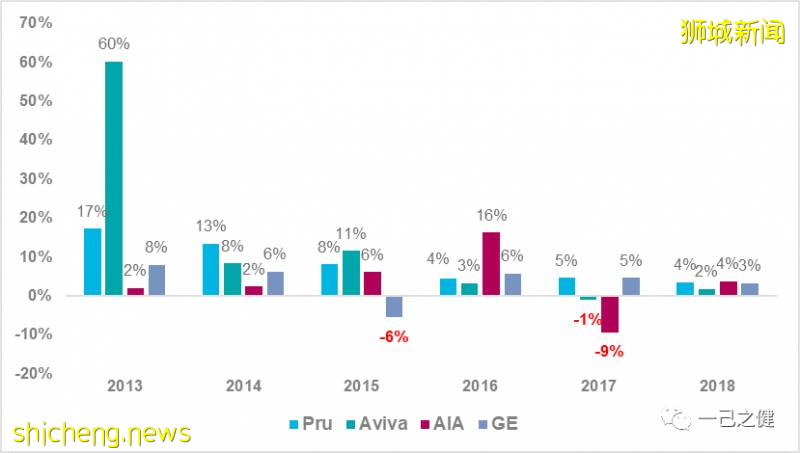
新加坡长期商业医疗保险调费情况新加坡长期医疗保险自2005年就踏上了费率调整的道路,现如今投保人已经习惯了保费调整的现实。尤其是自2015年开始出现行业系统性亏损,保险公司不得不多次对长期医疗保险进行费率调整。过往调费历史中以2008年,2013年和2017年的调费尤为明显(见图4)。在2016-2019年间,私立医院计划和医疗附加险的保费平均每年分别平均上调10%和24%,而最近几年上调幅度更高,尤其是对于购买了零免赔和100%报销的医疗附加险增幅最高,因为私立医院的医疗费用逐年上涨且此附加险的设计会天然导致医疗资源的滥用。图4. 2010-2018年期间整个行业*长期医疗险年度件均保费上调比例(年龄标准化后)
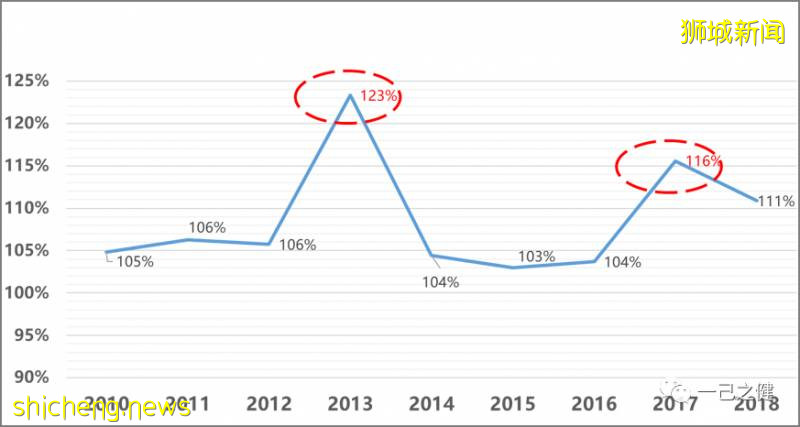
*注:由于National Trades Union Congress (NTUC)是一家国企在2015年(+23%),2016年(+34%)出现了较大幅度涨幅,在2018年(-37%)又出现了较大幅度降费,猜测该公司在产品结构可能有较大调整;另外,NTUC在过去十几年一直保持着较高比例的再保安排,该公司在2015-2017期间的长期医疗保险亏损主要源自再保安排,而再保安排往往涉及商业机密不会具体披露,具体原因是由于前期签订的长期再保合同致使其发生再保损还是一个长期的财务再改变了其利润曲线就不得而知。考虑到NTUC这家公司财务报表的异常性,本文的分析暂时将其移除。为了缓解商业医疗保险的调费压力,提高长期医疗保险保费的可持续性和可支付性,新加坡政府决定自2015年开始扩大基本健保(MediShield)的保障范围(包括在B1级别以上病房的报销比例),即现在的终身健保(MediShield Life),本次调整预计可以分别节约商业保险B1/A计划和私立医院计划14%和6%的理赔支出。但在2015年6月份,新加坡政府与保险公司同时协商确定了一个一年期的商业保险费率冻结期,即从2015年11月份开始实施,冻结期内IP产品的费率不做调整,但医疗附加险产品的费率不受此限。因此自2015年11月开始至2018年3月,保险公司开始了多轮的费率调整:图5. 2015年11月以后新加坡长期医疗保险的费率调整行动
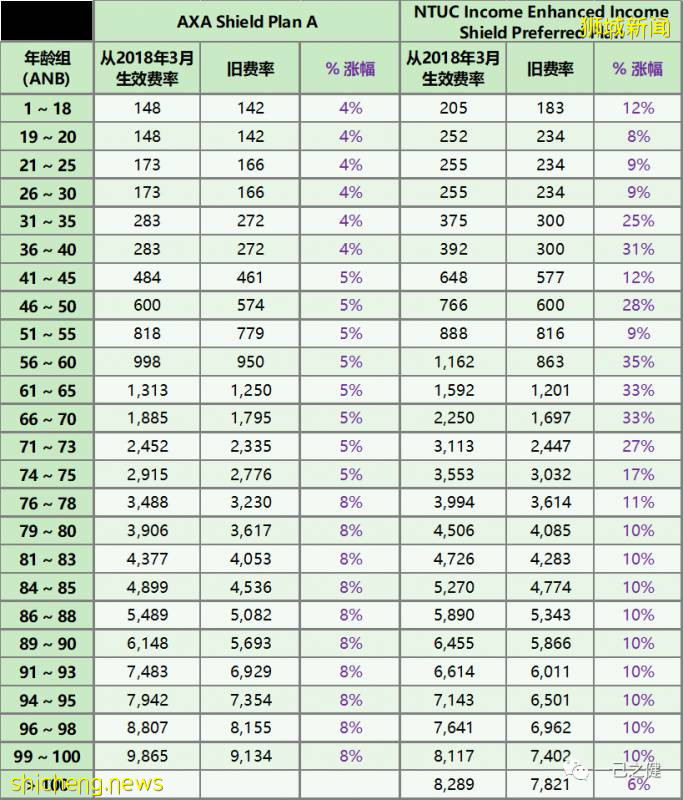
以最近2018年3月的一次调费为例,下图展示了AXA和NTUC两家公司的调费情况:
图6. 2018年AXA和NTUC Income长期医疗险主险费率调整决策(私立医院计划)
单位:新币
我们最关心的是这一次又一次大幅度调费,是否引起了选择性退保或者选择性转保问题。通过分析官方数据分析发现在新加坡并未出现我们担心的严重选择性退保。我们猜测原因主要有:
1)新加坡保险公司调费往往是一个行业范围的,即各家保险公司会在某一段时间内集中调费,如果没有费率上明显的差异,投保人因为调费而转保的意愿不强烈;2)如上面所分析,新加坡的医疗费用还是很贵的,商业医疗保险几乎成了刚需,经过多年的市场教育,投保人对于调费已经司空见惯,对于调费的敏感度不高;3)转保需要放弃现有保单对于“既往症”的保障,而转保另外一家公司产品又需要重新核保,有可能会被拒保、除外甚至额外加费,往往得不偿失;4)新加坡经营长期医疗保险的公司数量相对较少,并非一个完全竞争的市场,保险公司之间不会用恶性竞争的方式争夺客户资源;5)各家保险公司的商业医疗保险保障责任大同小异,留住客户的关键法宝是服务创新和“承担过往既往症”。下图通过官方数据展示隔年保单数量增长情况,除2015和2017年出现部分负增长之外,其余年度保单数量均为正增长。图7. 2013 – 2018 四家保险公司保单量增速
另外这一系列费率调整的背后其实隐藏着行业赔付率上升的事实,2009-2018十年间,行业赔付率**在商业医疗保险费率调整的情况下依然从34.5%一路飙升至78.2%。如图8所示,2013年和2017年的大幅度调费对于续年的业务赔付率确实起到了正面的影响,但由于医疗成本的持续恶化,赔付率还是在继续走高,而同时承保利润率***则逐年降低,直至持续亏损。图8. 2009 – 2018新加坡长期医疗险全行业整体赔付率和承保利润率
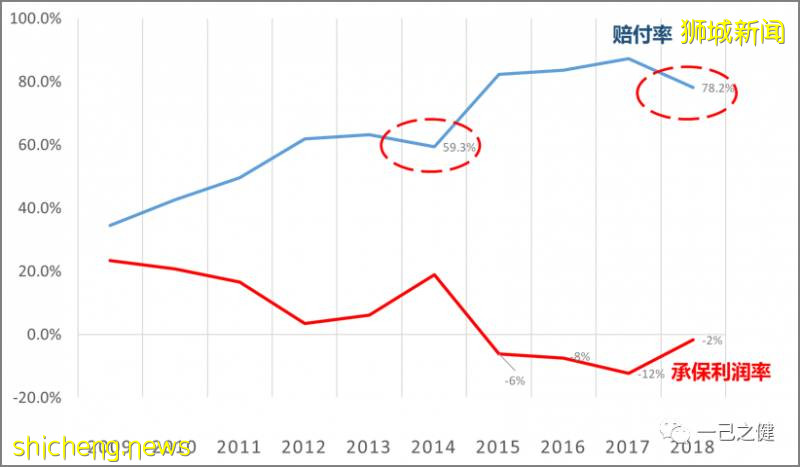
**注:赔付率=(已决赔款+未决赔款准备金提转差)/(毛保费-未到期准备金提转差),此处赔付率计算的分母不是当年毛保费
***注:承保利润率=(当年毛保费-未到期保费准备金提转差-已决赔款-已发生未报案未决赔款提转差-管理成本-渠道费用)/当年毛保费。
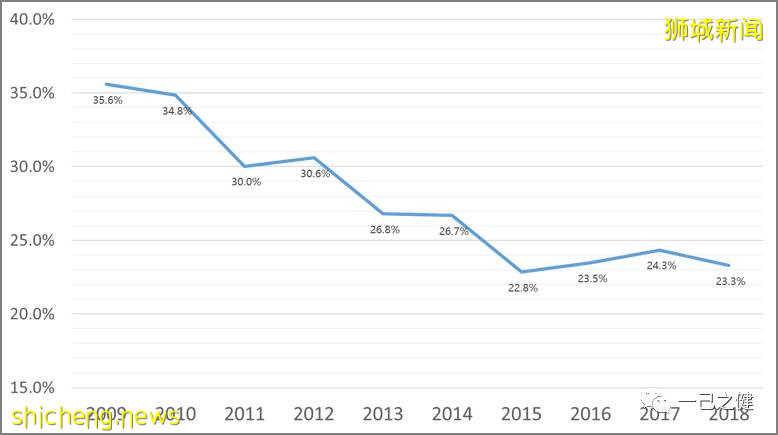
一般地,在业务发展初期,不论是内部管理成本,还是外部渠道费用都会很高,比如AXA在2016年进入长期医疗险市场时,渠道成本占毛保费的比例高达53%,Prudential在2009年时的渠道成本比例约47%。但随着有效业务占比的增长,渠道成本占比也会逐渐降低。从整个行业来看,综合费用率(内部管理成本和渠道成本加和)从2009年的35.6%降至2018年的23.3%,其中渠道成本约占65%-70%左右。综合费用率降低一方面是因为保险公司的业务管理效率在逐年提高提高,另一方面也是因为渠道成本逐年在降低。图9. 2009 – 2018新加坡长期医疗险行业综合费用率情况

四

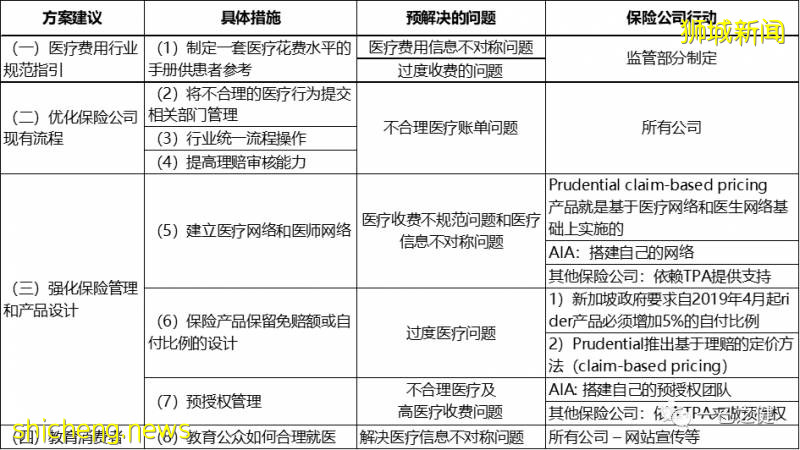
Prudential率先找到解决亏损的突破口在行业综合费用率逐年下降的情况下,依然在2015年出现了行业系统性亏损,这就引起了政府和监管部门的高度重视。于是在 2016年2月新加坡政府主导成立医疗保险专项工作组(HITF),目的是为了解决商业医疗保险亏损和费率上调过快的问题,并旨在提出短期和中长期方案应对这些问题。历时9个月的研究调查,HITF工作组提出了四大方案八个具体措施来应对发现的问题。其中以友邦“搭建自己的医疗和医师网络并全面推广预授权管理”以及Prudential的“基于理赔的定价方法”两大整改措施最为典型。
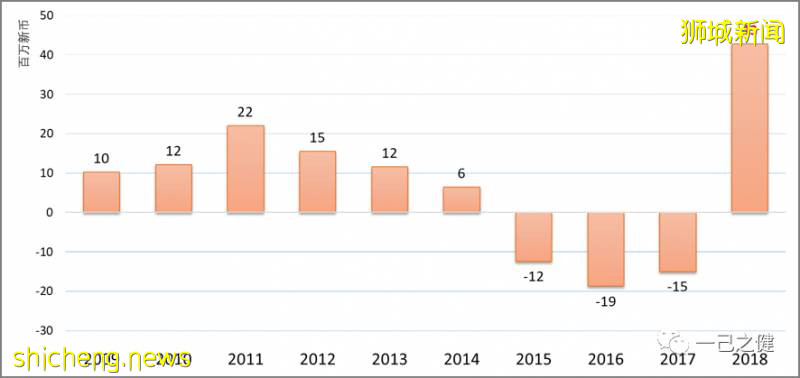
Prudential 是最早参加运营IP长期医疗的保险公司之一,凭借其超强的创新能力和领先的服务能力,其市场份额逐年递增,并在2018年达到22%。如前述,在新加坡运营IP产品的保险公司自2015年开始全面出现亏损,然而值得注意的是经过一系列的整改,在2018年Prudential成为唯一家将长期商业医疗保险业务扭亏为盈的保险公司。即从2017年亏损1495万新币华丽转身为2018年盈利4273万新币。
图10. 2009 – 2018 Prudential长期医疗保险承保利润(再保前)
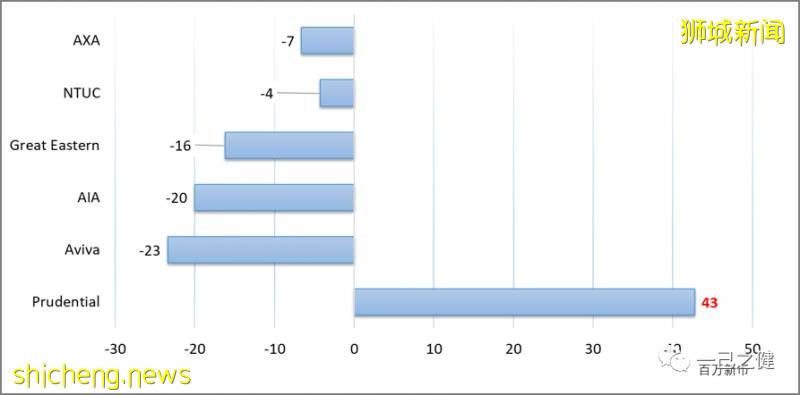
近几年其他几家保险公司IP产品的承保利润通过逐年上涨保费也有所改善,但是与Prudential相比,不免逊色。据Prudential医疗保险负责人透露,扭亏为盈的局面很大程度要归功于其在2017年开始推行的“基于理赔的定价方法”(Claim-Based Pricing Approach)。该方法根据被保险人既往的理赔情况来决定下一年的保费档次,从而鼓励谨慎、合理地使用医疗服务。
图11. 2018 年各公司长期医疗保险经营利润情况(再保前)
什么是Claim-Based Pricing (以下简称“CBP”)?
各个公司IP计划为含有免赔额和自付比例的中端医疗产品,如果被保险人在IP计划的基础上再加保riders, 则可以实现100%报销住院和部分特定门诊的医疗费用,CBP方法便是针对私人医院IP计划的附加医疗险(riders)而设计的,其目的便是为了通过CBP来改变患者就医行为,引导患者有限去公立医院或者私立网络医院就诊。所以Prudential的策略是从这个最能激发被保险人过度使用医疗资源的产品入手,通过保险责任设计来管控医疗行为。CBP的本质是车险业务常见的“无理赔优惠”定价加上过度理赔的惩罚机制,但是在设计保费变化的触发条件时,鼓励被保险人少理赔、多使用Prudential网络医院、多使用公立医院。其具体原理如下:
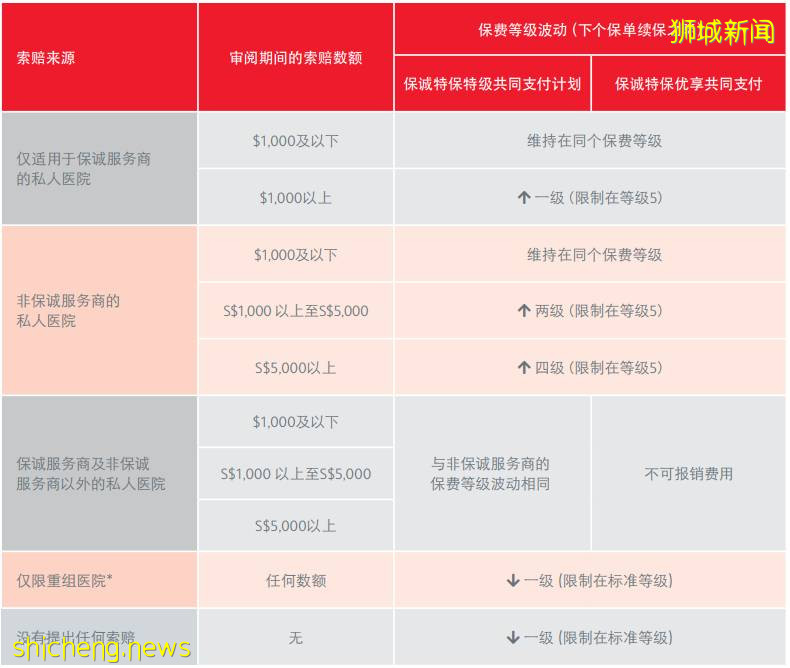
Rider的续保保费可分6个等级,标准等级以及等级1~5。对于55岁以下的被保险人,续保保费最多可增至标准保费水平的3倍(即第5级费率);对于55岁以上的被保险人,最高等级的倍数为1.5倍。
标准等级:开始刚刚进入该计划的被保险人均以标准等级费率承保。
被保险人可享受最高20%的保费折扣(称为“保诚安康奖励”):2020年最新的折扣条件为:1)对于新保单,核保确认为标准体且无除外承保事项;2)对于续保单,上一年没发生理赔。而2017年刚推出时,需要既往连续3年无理赔才可以享受此折扣。
如果理赔发生在私立网络医院,且理赔金额在1000新币及以下时续保可维持费率等级不变,超过1000新币续保费率需要提高一个等级。
如果理赔发生在网络外指定私立医院,且理赔金额在1000新币及以下续保可维持费率不变,1000新币至5000新币时续保费率需要上升两个等级,而理赔金额达到5000新币以上时需要提升四个等级。
如果理赔发生在其他私立医院,参照网络外指定私立医院处理。Prudential还有个低端计划不报销此部分医疗费用。
如果理赔发生在公立医院(或称政府“重组医院”),或上一年没有理赔,则续保时费率可降一个等级。
图12. Prudential CBP折扣优惠及保费等级一览

图13. Prudential CBP费率等级调整详细规则
对于CBP如何具体影响了被保险人的行为,目前的公开数据还不足以支持定量分析。我们会持续关注Prudential的CBP影响,如果未来发现了一些有趣的结果,我们会再单独写一篇文章来分析。
新加坡长期医疗虽然已经经历了5年行业性的亏损,但保险公司也同时得到了较大收获,过往20年的经营使得商业长期医疗险有了70%左右的全民覆蓋率,为未来经营和管理奠定了保单基础。同时在近几年的探索中逐渐找到了控制成本过快上涨的出口,比如AIA的医疗网络和预授权,以及Prudential的CBP方法等。虽然CBP的做法(即车险业务的做法)在中国现行的《健康险管理办法》以及《通知》规定下是较难直接实施的,但是CBP给Prudential带来的成效还是给了我们一些产品设计的启发,即通过产品的设计来引导患者合理就医,避免过度医疗以及医疗滥用情况。本文主要介绍了新加坡长期医疗经营的失与得,通过本文编写,笔者也受到较多启发。下篇文章《新加坡长期医疗业务给我们的启发》将重点介绍新加坡长期医疗保险成本增长的底层逻辑以及我们如何借鉴新加坡长期医疗经验来设计和经营适合中国国情的长期医疗保险产品,敬请期待。编辑|超小号编
















评论